过敏性血管炎和肉芽肿病的护理 过敏性血管炎和肉芽肿病的病因是什么
一、过敏性血管炎和肉芽肿病的护理
过敏性血管炎和肉芽肿病的预防护理
1.一级预防
(1)加强营养,增强体质。
(2)预防和控制感染,提高自身免疫功能。
(3)避免风寒湿,避免过累,忌烟酒,忌吃辛辣食物。
2.二级预防
早期诊断,了解感染情况,做好临床观察,早期发现各个系统的损害,早期治疗,主要控制肺的感染。
3.三级预防
注意肺,肾,心及皮肤病变,并注意继发性金黄色葡萄球菌感染的发生,慎重使用药物,防止过敏的发生,应用中药可有调节免疫,清热解毒,活血化瘀的功效。
过敏性血管炎和肉芽肿病饮食保健
过敏性血管炎和肉芽肿病的食疗(以下资料仅供参考,详细需咨询医生)
1桑椹汤桑椹子,加清水,煎至1碗半。用白砂糖或红糖适量调味,去渣饮用。
2赤豆桃仁莲藕汤桃仁,赤豆,莲藕,洗净切成小块,加清水适量煮汤,以食盐少许调味,饮汤食赤豆及莲藕。
4赤豆煮米仁赤豆,生熟米仁各,红枣7枚,红糖适量著熟后服食。
5丹参酒白酒,紫丹参,浸泡一周后,每次容易饮30毫升,1日1-2次。
二、过敏性血管炎和肉芽肿病的症状
1.疾病的分期
①第一阶段为前驱期,可持续数年(一般都在10年以上,有时可长达30年),主要表现为过敏性鼻炎和鼻息肉,常伴有哮喘。
②第二阶段以外周血中嗜酸性粒细胞增多和受累组织的嗜酸性粒细胞浸润为特征,临床上常表现为慢性嗜酸性粒细胞性肺炎或嗜酸性粒细胞性胃肠炎,病变可持续数年,缓解和复发常交替出现。
③第三阶段为系统性血管炎期,临床上并非每个病例的发展都符合这种分期顺序,一般而言,系统性血管炎在哮喘发作数年(平均约3年)后出现,哮喘出现后很快就出现血管炎者预后较差。
2.呼吸系统表现
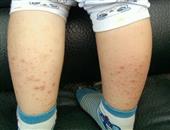
(1)过敏性鼻炎:过敏性鼻炎见于大多数患者,是Churg-Strauss综合征最常见的初发症状,另外,常同时伴有反复发作的鼻窦炎,副鼻窦炎和鼻息肉,主要症状为鼻塞,排出脓性或血性分泌物,息肉严重时可阻碍呼吸,鼻黏膜可呈颗粒状易碎的结痂,鼻黏膜活检常见肉芽肿,常伴嗜酸性粒细胞浸润,但血管炎少见。
(2)哮喘:哮喘是Churg-Strauss综合征最主要和最突出的临床表现之一,几乎见于所有患者,与普通的哮喘相比,一般发病年龄较大,常在35岁以后开始出现,在血管炎出现以前,哮喘一般症状较重且发作频繁,但血管炎出现以后哮喘反而可得到缓解,哮喘发作的严重程度与系统性血管炎的损害程度无明显的相关性。
三、过敏性血管炎和肉芽肿病的治疗
糖皮质激素和免疫抑制剂,特别是环磷酰胺的应用使变应性肉芽肿的预后有了很大的改善。变应性肉芽肿开始时应该用大剂量的糖皮质激素治疗:1.0mg/(kg?d)泼尼松(强的松)或等量的甲泼尼龙(甲基强的松龙)。一般应早晨顿服。对于重症患者,特别是有重要脏器损伤或严重的多发性单神经炎患者,目前主张开始时即用甲泼尼龙冲击治疗,治疗的剂量常根据经验而定,常为15mg/(kg?d)静脉滴注,连用3天。一般而言,变应性肉芽肿对糖皮质激素的反应较好:过敏性症状及嗜酸性粒细胞增多可很快好转。大多数患者的血管炎也可得到缓解。当病人的临床症状得到明显好转和血沉降至正常后(通常在1个月以内),泼尼松可开始减量。但通常糖皮质激素很难完全撤除,因为哮喘一般需要低剂量的激素(10~15mg/d)维持治疗。
环磷酰胺一般作为二线药物使用。主要用于对糖皮质激素的治疗反应差者。一般采用低剂量(每天2mg/kg)的环磷酰胺口服,同时还应加用糖皮质激素治疗,疗程不应超过1年。环磷酰胺也可用静脉冲击治疗,一般剂量为每次800~1000mg,每月1次。环磷酰胺的主要副作用包括出血性膀胱炎、骨髓抑制、卵巢功能衰竭、诱发肿瘤及严重感染等。环磷酰胺的静脉冲击治疗可能发生严重副作用的比例比口服少。但用环磷酰胺等免疫抑制剂治疗变应性肉芽肿的临床研究还很少见有报道,有待于进一步的探索。
四、过敏性血管炎和肉芽肿病的病因是什么
本病的发病原因尚不十分清楚,粉尘颗粒,禽类抗原和自身抗原可能是触发本病的主要原因,动物实验和临床研究均证明,CSS是由免疫发病机制所造成,免疫复合物介导的Ⅲ型变态反应,IgE介导的Ⅰ型变态反应和致敏T细胞介导的Ⅳ型变态反应,均可能参与本病的病理过程,进入体内的有机抗原能够直接激活补体旁路途径,从而使C3裂解为C3b和趋化因子C3a,C3a可诱导体内的巨噬细胞释放溶酶体酶,该类酶进一步裂解补体产生更多的具有趋化作用的补体产物C3a,C5a和C5,6,7,以及具有多种生物功能的C3b,C3b进一步补充本身消耗,并激活巨噬细胞,从而形成一种炎症“放大反馈环”,这种机制可以解释肺及系统性肉芽肿性血管炎的形成,动物实验发现:巨噬细胞吞噬进入体内的抗原物质,使其本身释放溶酶体酶,后者可促使裂解C3和其他补体成分,使之产生更多的趋化因子(C3a,C5a,C5,6,7)和C3b,补体激活旁路途径中的B因子,与C3b相互作用,可进一步裂解补体C3同时致敏的B淋巴细胞也可成熟为浆细胞分泌抗体,使抗体增多。
根据抗原性质的不同,抗体的产生可为多克隆,多种类,当抗体在此与相应的抗原相遇,即可结合成抗原抗体复合物而沉积于血管壁上,此种免疫复合物可被巨噬细胞吞噬并将其激活,同时,趋化因子(C3a,C5a,C5,6,7)和黏附分子的作用可使中性粒细胞向免疫复合物沉积的部位定向移动,聚集吞噬免疫复合物,释放炎症介质和溶酶,激活的中性粒细胞和巨噬细胞可使炎症“放大反馈环”得到进一步加强,大量的实验资料证明,进入体内的有机抗原能直接激活致敏的T淋巴细胞,CD4或CD8淋巴细胞在发病机制中起到重要作用,但在受损伤的部位也有CD22B淋巴细胞的存在,被激活的T淋巴细胞如可分泌大量的淋巴因子如IL-1β,IL-6和TGF-β1岛等参与炎症过程,也可使巨噬细胞进一步活化,由于体内抗原呈持续性存在,最终可通过巨噬细胞介导的成纤维细胞的调节作用而导致纤维化,活化的巨噬细胞是造成免疫病理损伤的关键因素,它在致病抗原和诱导免疫病理损伤之间起着一种功能桥梁的连接作用。