肝豆状核变性伴发的精神障碍的饮食禁忌肝豆状核变性伴发的精神障碍如何预防
一、肝豆状核变性伴发的精神障碍症状体征
本病绝大多数为缓慢起病,初期多出现锥体外系症状,如肢体震颤、摆动、肌张力增高、不自主运动等。以精神障碍首发者约占20%,儿童患者多以精神异常为首发症状,表现为情绪异常或学习能力下降。
1.起病绝大多数患者为缓慢起病;少数为亚急性,病程进展较快;后者多见于儿童或少年患者。首发症状以锥体外系症状较常见,以精神障碍为首发症状者约占20%左右。儿童患者多以精神症状起病,表现为情绪异常或学习能力下降。
2.精神症状肝豆状核变性的症状呈多样化,早期即有情绪异常或个性特点的变化,在疾病过程中可出现类似情感性精神症状或精神分裂症样表现,在疾病晚期则以智能减退较为明显,严重者呈现痴呆状态。
临床上精神症状大多在神经症状出现后1年左右发生,但亦可表现较早。情绪障碍主要以强制性哭笑,情绪不稳、喜怒无常、易激动、欣快、或情感淡漠、兴趣降低等常见(欧阳珊,1990)。也可见抑郁、焦虑症状。人格及行为障碍表现为迟钝、幼稚,戏谑、轻率、任性、说谎或偷窃等违纪行为等,但冲动行为亦不少见。逻辑性思维亦可明显异常,而幻觉、妄想较为少见。随着病程进展,智能障碍日益明显,后期呈严重的痴呆状态。亦有病人可发生幻听及被害妄想或呈现类精神分裂症样表现。到疾病晚期,脑实质严重受损,此时患者的日常生活完全不能自理,可出现性本能亢进表现。
3.神经系统症状和体征本病三大主要征象为锥体外系症状、肝硬化和角膜色素环(Kayser-Fleischer环)。在首发症状中,锥体外系运动障碍极为明显,如肢体震颤,手臂大的摆动,肌张力增高或强直,不自主运动,共济失调等最为常见。其他如构音不清,流涎和吞咽困难等也不少见。
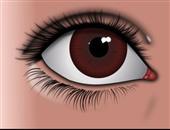
多数病例角膜外缘有棕绿*素环(Kayser-Fleischer环),实验室检查有血清铜氧化酶活力减低。角膜色素环的检出率高达90%以上,具有重要的诊断价值。此环呈棕色或灰绿色,位于角膜边缘,在裂隙灯下较易看到。
肝损害以肝大,脾大最常见,晚期出现腹水及肝硬化。
本病为持续进展性疾病,大多预后不良。从出现症状到死亡约7~15年,多因肝衰竭或并发感染而死亡。
二、肝豆状核变性伴发的精神障碍用药治疗
本病是可治性的,治疗开始愈早,预后愈好。因此强调要早期发现,及时确诊、治疗,争取较好的预后,治疗原则为减少铜的摄入;增加铜的排出。
1.驱铜治疗尽早应用铜螯形化合物制剂,以促进体内铜排除。
(1)青霉胺:是目前最常用的药物,应长期服用,20~30mg/(kg·d),分3~4次于饭前半小时口服。用前先作青霉素过敏试验,副作用可有发热、皮疹、关节疼痛、白细胞和血小板减少、蛋白尿、视神经炎等。长期治疗也可诱发自身免疫性疾病,如免疫复合体肾炎、红斑狼疮等。应并服维生素B620mg,3次/d。
(2)曲恩汀(三乙撑四胺)0.2~0.4g,3次/d,对青霉胺有不良反应时可改服本药,长期应用可致铁缺乏。
(3)二巯丙醇(BAL)2.5~5mg/kg,肌注,1~2次/d,10天1疗程。副作用有发热、皮疹、恶心、呕吐、黏膜烧灼感、注射局部硬结等,不宜久用。也可用二巯基丙酸钠,2.5~5mg/kg,以5%浓度的溶液肌注,1~2次/d,10次1疗程,或二巯丁二钠,每次1~2g(成人),配成5%浓度溶液缓慢静注,10次1疗程。后两药作用与BAL相似,驱铜作用较BAL强,副作用较小。以上3种药物可间歇交替使用。
(4)锌剂:口服锌剂可促进肠黏膜细胞分泌金属硫因,与铜离子结合后减少肠铜吸引。常用者为硫酸锌,毒性较低,可长期服用。餐前半小时服200mg,3次/d,并可根据血浆锌浓度不超过30.6μmol/L加以调整,与青霉胺合用时,两者至少相距2h服用,以防锌离子在肠道内被青霉胺络合。
驱铜治疗虽对神经系症状和体征效果较好,但对肝功能改善不明显,因而要同时合并保肝药物。
2.精神药物在驱铜治疗的同时,可根据精神症状选用锥外系副作用较小的抗精神病药,如甲硫哒嗪、利培酮等,剂量不宜过大,时间不宜过长,显效即止。
3.饮食疗法每天食物中含铜量不应大于1mg,不宜进食含铜量高的食物,如豌豆、蚕豆、玉米、香菇或蕈类、鱼虾海鲜、贝类、甲壳类或螺类软体动物、动物的肝和血、巧克力和坚果等。
4.外科治疗最近采用肝脏移植术虽有初步希望,但只限于极少数患者,尚在探索阶段。
5.其他:
(1)保肝治疗。多种维生素,能量合剂等。
(2)针对锥体外系症状,可选用苯海索2mg,3次/d或东莨菪碱,0.2mg,3次/d,口服。
(3)如有溶血发作时,可用肾上腺皮质激素或血浆替换疗法。
三、肝豆状核变性伴发的精神障碍饮食与预防
饮食保健
宜清淡为主,提倡低铜饮食,多吃蔬果,合理搭配膳食,注意营养充足。
预防护理
为了控制和减少遗传性疾病的发生,必须做到从预防为主。尽管关于本病近亲婚配者发病率较高尚有争议,但也要大力提倡避免近亲结婚。实行优生保护法,对这类不一定、一定或很大可能造成后代发生先天性疾病者,均应避免生育。目前我国正在制定优生保护法,禁止近亲结婚。“亲上加亲”会增加一些遗传病的发生率,我国婚姻法已明确禁止近亲结婚。对已确诊者除接受上述治疗外,应积极治疗各种慢性躯体疾病和预防各种传染病,不断提高健康水平。同时由于本病家族子女有患同病的危险性,故易早期的遗传咨询服务。
另外,大量临床实践表明,不少肝豆状核变性患者在经过正规的驱铜、对症治疗后,临床症状和体征明显改善,但出院后患者自认为症状已消失,而不服药或少于规定的剂量服药,又不注意忌服含铜量高的食物,结果病情加重而再次入院,甚至因此而离开人世。亦有部分患者或其家人迷信某些气功而单方面停服驱铜药物,结果使病情加重,甚至葬送了患者的生命,悔之晚矣!患者及其家人对治疗的依从性好的往往病情长期缓解,有较好的生活质量,甚至有在学业上、事业上做出优良的成绩。
肝豆状核变性患者较普遍存在着焦虑与抑郁情绪,由于讲话不清,动作笨拙、肝功能受损等症状,对前途的失望;对造成家庭经济、人力和物力等方面的负担而感到内疚,情绪低落,不愿配合诊治,甚至拒绝治疗。个别患者因本病的遗传性而怨恨父母,脾气暴躁。这时心理咨询与治疗就显得十分重要。通过与患者心理异常相适应的心理疗法,纠正其心理的偏差或变态心理,提高患者对诊疗过程的依从性,有利于改善其预后。而社会方面对患者的支持程度亦明显影响患者的疗效。家人、亲戚、友人等对患者经济上、物质上和精神上的支持与鼓励,往往能增强患者战胜病魔的信心;对患者生活上关照与护理,往往能增强其治疗的效果。学校、单位、医疗保险和行政管理部门,甚至慈善机构,对患者及其家庭的资助,可解决他(她)们的部分困难,减少或去除其后顾之忧,亦有助于患者获得良好的预后。
四、肝豆状核变性伴发的精神障碍检查方法
实验室检查:
1.血清铜蓝蛋白和血清铜降低,尿铜和肝铜含量增高。血清铜氧化酶吸光度检查有90%的病人低于正常值为肝豆状核变性的主要生化异常。血清铜蓝蛋白测定正常人为200~400mg/L(或为0.25~0.49O.D);患儿通常低于200mg/L;24h尿铜排出量测定患儿明显增高,常达100~1000ug/24h;细胞含铜量测定:正常人约为20ug/g(干重),患儿可高达200~3000ug/g。
2.肝功能检查示谷丙转氨酶(SGPT)、麝香草酚浊度试验(ZnTTT)增高。
3.血象很低的患者是金属络合剂驱铜疗法的不利因素,如不及时处理,往往使驱铜治疗难以坚持下去。严重肝肾功能受损的患者,亦要避免使用对肝肾功能损害的药物。肝纤维化指标可了解患者肝硬化的严重程度,为抗肝纤维化治疗提供客观的观察指标。
其他辅助检查:
1.脑电图检查约30%~50%异常,多为中轻度,但无特异性。
2.脑干听觉诱发电位的异常率较高,可达90%;主要表现为Ⅲ-VIPL延长,波幅降低(潘映福,1987)。这可能是铜在脑干弥散性沉积,引起脑干听觉系统的神经元变性及脱髓鞘改变。
3.脑CT扫描有30%~40%患者显示双侧基底节对称性低密度病灶,大脑皮质和脑干萎缩也可看到,还有脑室扩大及外侧裂增宽等。磁共振显像(MRI)更为清楚,比脑CT扫描显示出更广泛的病灶,不仅脑室扩大,还可见丘脑区及脑干内异常信号(T1W低信号,T2W高信号)。
脑电图、肌电图的异常改变提示脑部和周围神经、肌肉的受损。疗程前后的脑干诱发电位可用来辅助判断患者脑部受损严重程度和疗效情况。B超检查可了解患者肝脏的影像学分型,脾脏肿大程度,肾脏皮质受损以及有无并发胆石症等情况,对估计预后有一定的帮助。头颅CT或MRI检查。除基底节区有特殊病变,可以帮助本病的诊断外,若有大脑皮质萎缩、额颞叶软化灶形成,患者往往有智力低下,学习成绩差,应予相应的脑复活治疗。故辅助检查对判别患者的治疗和预后有重要的参考价值。