三期梅毒的病因 三期梅毒的预防及治疗
一、三期梅毒的临床表现
1.发生时间晚(感染后2~15年),病程长,如不治疗,可长达10~20~30年,甚至终生。
2.症状复杂,可累及任何组织器官,包括皮肤、黏膜、骨、关节以及各内脏,较易侵犯神经系统,易与其他疾病混淆,诊断困难。
3.体内及皮损中梅毒螺旋体少,传染力弱,但破坏组织力强,常造成组织缺损,器官破坏,可致残废,甚至危及生命。
4.抗梅治疗虽有疗效,但对已破坏的组织器官则无法修复。
5.梅毒血清反应不稳定,阴性率可达30%以上,脑脊液常有改变。
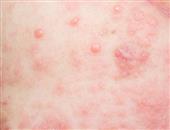
三期梅毒皮肤黏膜损害占晚期良性梅毒发生率的28.4%,多数在感染后3~10年内发生,临床上可分结节性梅毒疹,树胶肿,近关节结节,皮肤损害有如下特点;①数目少,孤立或簇集而非对称,常发生于易受外伤部位。②全身症状轻微,皮损缺乏自觉症如侵犯骨膜及骨则感疼痛,以夜间为甚。③有树胶肿性浸润硬结,破溃后形成的溃疡其底仍有硬固性浸润,消退甚慢,常达数月以上。④溃疡具有特异的肾形或马蹄形。⑤溃疡中心可治愈,而边缘常继续扩延。⑥损害表面梅毒螺旋体少,暗视野镜检难以查见,但接种可呈阳性。⑦破坏组织力大,愈合可形成瘢痕。
二、一期梅毒变三期梅毒的时间
一期梅毒如何转变到三期梅毒:梅毒侵入人体后,经过2-3周潜伏期(称第一潜伏期),即发生皮肤损害(典型损害为硬下疳)这是一期梅毒。发生皮肤损害后,机体产生抗体,从兔实验性梅毒的研究证明,梅毒初期的组织学特征是单核细胞侵润,在感染的第6天,即有淋巴细胞浸润,13天达高峰,随之巨噬细胞出现,病灶中浸润的淋巴细胞以T细胞为主,此时,梅毒螺旋体见于硬下疳中的上皮细胞间隙中,以及位于上皮细胞的内陷或吞噬体内,或成纤维细胞、浆细胞、小的毛细血管内皮细胞之间及淋巴管和局部淋巴结中,最终成为三期梅毒,此时患者必须得到及时的救治,一旦病情未得到控制,会有生命危险。主要是由于未经抗梅毒治疗或治疗时间不足,用药量不够。机体内外环境失调亦有一定关系。过度饮酒、吸咽、身体衰弱及患有结核等慢性病者预后不良。一期梅毒如何转变到三期梅毒:梅毒侵入人体后,经过2-3周潜伏期(称第一潜伏期),即发生皮肤损害(典型损害为硬下疳)这是一期梅毒。
三、三期梅毒的检查及诊断
检查:
1.暗视野显微镜检查
在皮损处,用玻片刮取组织渗出液或淋巴结穿刺液,见有活动的梅毒螺旋体。
2.免疫荧光染色
在荧光显微镜下可见绿色的梅毒螺旋体。
3.梅毒血清试验
根据所用抗原不同,梅毒血清试验分为以下两大类:
(1)非梅毒螺旋体抗原血清试验用心磷脂作抗原,测定血清中抗心磷脂抗体,亦称反应素。快速血浆反应素试验是性病研究实验室实验(VDRL)抗原的改良试验,敏感性及特异性与VDRL相似,优点是肉眼即可读出结果。不加热血清反应素玻片试验也是VDRL抗原的改良,敏感性及特异性与VDRL相似。
(2)梅毒螺旋体抗原血清试验荧光梅毒螺旋抗体吸收试验:此法是较敏感和较特异的螺旋体试验。梅毒螺旋体血凝试验:敏感性和特异性均高,操作简便,但对一期梅毒不如荧光密螺旋体抗体吸附实验(FTA-ABS)试验敏感。
诊断:
1.有不洁性生活,早期梅毒史。
2.典型症状如结节性梅毒疹、树胶肿、主动脉炎、动脉瓣闭锁不全、主动脉瘤、脊髓痨、麻痹性痴呆。
3.实验室检查有梅毒血清试验,非螺旋抗原血清试验约66%阳性;螺旋体抗原血清试验阳性。脑脊液检查可见白细胞和蛋白量增加,性病研究实验室试验(VDRL)阳性。
四、三期梅毒的治疗与预防
治疗
1.三期梅毒西医治疗方法
梅毒的青霉素治疗方案:①晚期梅毒包括有三期皮肤、黏膜、骨损害的患者和病期在两年以上的潜伏梅毒以及心血管梅毒和神经梅毒等。对于良性晚期梅毒(血管、黏膜及骨等)的治疗可予普鲁卡因青霉素G肌肉注射,或用苄星青霉素肌肉注射。②对于心血管和中枢神经系统梅毒不用苄星青霉素而用普鲁卡因青霉素肌肉注射。③两岁以上的先天梅毒治疗方法可按成人的相应病期进行,其用量不超过成人的剂量。
2.三期梅毒中医治疗方法
治疗则以驱邪为主,兼顾扶正,使邪毒去,元气充,而奏效。本病的治疗,应以抗生素治疗为主,中药治疗为辅,在抗生素中,以青霉素为主,宜足量,连续用药,务必彻底。
预防
1.预防检查
对可疑患者均应进行预防检查,做梅毒血清试验,以便早期发现新患者并及时治疗。
2.隔离治疗
发现梅毒患者必须强迫进行隔离治疗,患者的衣物及用品,如:毛巾、衣服、剃刀、餐具、被褥等,要在医务人员指导下进行严格消毒,以杜绝传染源。
3.患者追踪
追踪患者的性伴侣,包括患者自报及医务人员访问的,查找患者所有性接触者,进行预防检查,追踪观察并进行必要的治疗,未治愈前配偶绝对禁止有性生活。
4.孕妇治疗
对可疑患梅毒的孕妇,应及时给予预防性治疗,以防止将梅毒感染给胎儿;未婚男女患者,未经治愈不能结婚。