局部水肿最常见的原因 孕期水肿的常见部位及三大原因
一、局部水肿的最常见原因
病因
引起体液平衡失调的原因:血浆胶体渗透压降低;毛细血管内流体静力压升高;毛细血管壁通透性增高;淋巴液回流受阻。
1.血浆胶体渗透压降低
见于蛋白质吸收不良或营养不良及伴有大量蛋白尿的肾脏疾患等。当血浆白蛋白量降到25g/L或总蛋白量降到50g/L时,就可出现水肿,为全身性。
2.毛细血管内流体静力压升高
见于各种原因引起的静脉阻塞或静脉回流障碍。局部静脉回流受阻引起相应部位的组织水肿或积水,如肝硬变引起胃肠壁水肿的和腹水,心力衰竭时的腔静脉回流障碍则引起全身性水肿。
3.毛细血管壁通透性增高
血管活性物质(组胺、激肽)、细菌毒素、缺氧等可增加毛细血管壁的通透性而引起水肿。炎性病灶的水肿即主要由于毛细血管壁的通透性增高,血管神经性水肿和变态反应引起的水肿亦属此机制。此类水肿通常发生于血管壁受损的局部。
4.淋巴回流受阻
乳腺癌根治术后,由于腋窝淋巴结切除后的局部淋巴液循环破坏,可发生患侧上肢水肿;丝虫病时下肢和阴囊由于淋巴管被虫体阻塞,常发生下肢和阴囊水肿。此外淋巴管广泛性的癌细胞栓塞可引起局部水肿。
以上就是可能导致身体浮肿的一些原因,还有一种原因就是内分泌疾病导致的,就比如甲亢或者是甲状腺功能低下导致的。总而言之,不管是什么原因,都最好要先去医院诊断,如果没事那最好,也能安心;如果有炎症,也能及早治疗。
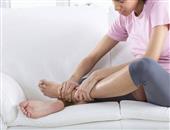
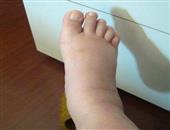
二、孕期水肿的常见部位及三个原因
在怀孕期间由于各种原因孕妇出现水肿,这个时候需要及时的做好护理,否则容易导致静脉曲张和静脉炎的发生。孕期水肿的常见部位是小腿部和脚。
正常孕期腿、脚肿的特点
在下肢足踝的两侧、足背及小腿前面可出现“可凹性水肿”,即用手指按压后所按处出现一凹陷;休息6至8小时后,腿、脚肿消失。
正常孕期腿、脚肿的原因
1.血容量增加
怀孕后,孕妇的血容量会随着孕周的增加而不断增加,至孕32至34周时达最高峰,比妊娠前约增加35%,平均增加1500毫升。
2.血管通透性改变
由于循环血容量增加,心脏排出的血量就会增高。同时,全身的毛细血管床数目增多了,管径也增粗了,其结果就是会有更多的(平均增加25%)液体“穿过”毛细血管壁进入组织间隙。
3.下肢静脉压增高
因为妊娠后大量的血液要从胎儿“居住的”子宫流至下腔静脉,从而会导致下腔静脉压升高;另外,妊娠20周以后,增大的子宫又会压迫盆腔静脉及下腔静脉,使静脉血液回流受阻,于是下肢静脉压就进一步升高了。
孕期是很敏感的时期,任何的闪失都可能引发意想不到的后果,孕妇和家人一定要了解清楚孕期水肿的常见部位,时时进行检测,发现有异常,应积极跟医生进行沟通,及时的采取措施排除险情。孕期注意事项很多,要保持警惕,多掌握一些常识,对孕妇的健康有帮助。
三、?水肿病人的护理方法有哪些
水肿病人的护理方法:
1.活动和休息轻度水肿者需要限/制活动,严重水肿者和心、肝、肾功能不全伴水肿者,宜卧床休息,以增加肝、肾血流量,有助于水肿消退。
2.体位有胸腔积液、腹水病人取坐位或者半卧位,以改善肺扩张受限和膈肌抬高所导致的呼吸困难。阴/囊水肿者用阴/囊托带托起阴/囊,以利水肿消退,同时加强局部皮肤护理,防止破溃。下胶水肿者尽可能平卧,抬高下肢,以降低水肿。
3.水、钠的摄取量原则上给予低盐饮食,每日以2至3克为好。严重水肿者,可以在短期内给予无盐饮食。每日入水量宜采用『量出为人』的原则,即依据前一日的出液量决定当天的入液量。
4.皮肤护理
(1)衣着柔软、宽松,床罩位平整、干燥,避免水肿位置皮肤受摩擦与破损。对长时间卧床者,要协助定时更换体位,预防压疮发生和水肿加重。
(2)静脉穿刺前推开皮下水份,露出静脉,易于进针,以提高静脉穿刺的成功率。
另外,水肿病人因组织肿胀,输液时液体外渗不容易觉察,输液过程中要严密观察局部皮肤。与此同时,病人皮肤菲薄,输液结束揭除胶布时动作轻柔,必要的时候可以用无菌盐水将胶布浸湿后揭去。肌内注射(简称为肌注)前推开水份并且将组织推向一边再进针,使穿刺点不在各层组织同一线上,穿刺后用无菌干棉签按压至不渗液。
四、心力衰竭水肿的原因有哪些
原发性心肌损害
(1)缺血性心肌损害:冠心病心肌缺血和(或)心肌梗死是引起心力衰竭的最常见的原因之一。
(2)心肌炎和心肌病:各种类型的心肌炎及心肌病均可导致心力衰竭,以病毒性心肌炎及原发性扩张型心肌病最为常见。
(3)心肌代谢障碍性疾病:以糖尿病心肌病最为常见,其他如继发于甲状腺功能亢进或减低的心肌病,心肌淀粉样变性等。
心脏负荷过重
(1)压力负荷(后负荷)过重:见于高血压、主动脉瓣狭窄、肺动脉高压、肺动脉瓣狭窄等左、右心室收缩期射血阻力增加的疾病。为克服增高的阻力,心室肌代偿性肥厚以保证射血量。持久的负荷过重,心肌必然发生结构和功能改变而终至失代偿,心脏排血量下降。
(2)容量负荷(前负荷)过重:见于以下两种情况:①心脏瓣膜关闭不全,血液反流,如主动脉瓣关闭不全、二尖瓣关闭不全等;②左、右心或动静脉分流性先天性心血管病如间隔缺损、动脉导管未闭等。此外,伴有全身血容量增多或循环血量增多的疾病如慢性贫血、甲状腺功能亢进症等,心脏的容量负荷也必然增加。容量负荷增加早期,心室腔代偿性扩大,心肌收缩功能尚能维持正常,但超过一定限度心肌结构和功能发生改变即出现失代偿表现。