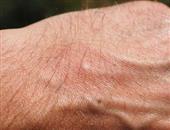
药物过敏是什么 药物过敏会出现眼肿吗
一、药物过敏一般都有哪些表现呢

药物经口服、注射、灌肠其他或途径进入机体,引起一种特殊的全身性反应,有的在皮肤表现有各种皮疹,叫做药物性皮炎或药疹;有的仅表现为内脏损害;也有的除皮疹外还合并有内脏损害。本文只讨论部分典型的药疹和少数特殊类型的药物反应。
过敏性药疹
根据其潜伏期、发生发展情况、皮疹表现及转归等,至少可分为10多个亚型,如固定性红斑药疹、猩红热样或麻疹样药疹、荨麻疹及血管水肿型药疹、多形红斑型药疹、结节红斑型药疹、紫癜型药疹、湿疹样型药疹、痤疮样药疹、剥脱性皮炎或红皮病型及大疱性表皮坏死松解型药疹等多种类型。
(1)荨麻疹及血管水肿型药疹此类药疹比较常见。其皮疹特点是发生大小不等的风团,持续时间较长。自觉瘙痒,可伴刺痛、触痛。可伴有风团周围局部水肿。皮疹可作为惟一的症状出现,亦可作为血清病样综合征、过敏性休克时的一个症状。
(2)固定性红斑(固定疹)药疹是药疹中最常见的一种,据统计占药疹的22%~44%。常见的致病药物为磺胺类(以长效磺胺占首位)、四环素类、解热镇痛药及镇静药,水肿性斑片,圆形或椭圆形,边缘清楚,重者斑上有一至数个水疱或大疱。红斑数一至数片不等,分布不对称。可发生在任何部位,常好发于口唇及外生殖器等皮肤黏膜交界处,常因摩擦引起糜烂。如复发,通常仍在原处发作,与前一次留下的色素斑完全或部分重叠,且常较前一次扩大、增多。皮损局部可伴瘙痒,皮损广泛者期间有不同程度的发热。红斑消退后常留下紫褐*素斑,多年不退尽,具有诊断价值。少数不带紫色的水肿性红斑,则消退快,且可不留痕迹。个别病例可伴发多形红斑样药疹、荨麻疹样药疹或麻疹样红斑。
(3)猩红热样或麻疹样药疹皮疹发生突然,或可伴寒战、发热(38℃以上)、头痛、全身不适等。皮疹开始为弥漫性红色斑或半米粒大至豆大红色斑丘疹,从面颈、躯干、上肢向下肢发展,24小时即可遍布全身,分布对称,呈水肿性、鲜红色,压之可退色。以后皮疹增多扩大,相互融合,可累及整个皮肤,酷似猩红热。但患者一般情况良好,而无猩红热的其他表现。皮疹发展至高潮后,红肿渐消,继以大片脱屑,体温正常之后鳞屑即逐渐变薄变细变少,似糠秕状,皮肤恢复正常,全病程不超过一个月,一般无内脏损害。若皮疹象麻疹,则称玫瑰糠疹形药疹,有时上述两种皮疹可在同一患者身上同时表现。
(4)重症多形红斑药疹此系严重的大疱性多形红斑,除皮肤损害外,眼、口、外生殖器等出现严重的黏膜损害,有明显糜烂、渗出、疼痛,常伴寒战、高热,亦可并发支气管炎、肺炎、胸腔积液及肾脏损害。眼损害可导致失明。罹患该型药疹者儿童多见。
(5)剥脱性皮炎或红皮病型药疹其表现为全身皮肤鲜红肿胀,伴以渗液、结痂,继而大片叶状鳞屑剥脱。渗液有臭味。粘膜亦可充血、水肿、糜烂等。此类皮疹可在开始时就全身发生,或在上述猩红热样或麻疹样皮疹的基础上发展而来。伴有明显的全身症状,如发热、恶心、呕吐、淋巴结肿大、蛋白尿、肝大、黄疸等。是药疹中比较严重的类型之一,其严重性仅次于大疱性表皮坏死松解型药疹,在未用皮质类固醇年代,其病死率很高。由于引起此型药疹的用药剂量较大或疗程较长,故可能在变应性反应基础上合并有一定的毒性反应。
二、药物过敏要如何进行治疗呢
1.去除病因
停用一切可疑的致病药物是首先采取的措施,切忌在已经出现药物反应的先兆表现时继续用药。
2.支持疗法
给患者以有利的条件,避免不利因素,以期顺利地度过其自限性的病程,如卧床休息、饮食富含营养,保持适宜冷暖环境,预防继发感染等。
3.加强排泄
酌情采用泻剂、利尿剂,以期促进体内药物的排出。
4.药物治疗
(1)轻症病例:①抗组胺药物1~2种口服。②维生素C静注。③10%葡萄糖酸钙或10%硫代硫酸钠静注。④局部外搽含有樟脑或薄荷的炉甘石洗剂,一日多次,可止痒、散热、消炎,一般一周左右可痊愈。
(2)病情稍重的病例:①卧床休息。②涂上述药物。③强的松口服,一般2周左右可完全恢复。
(3)严重病例:
1)皮质类固醇:氢化可的松、维生素C、10%氯化钾加入5%~10%葡萄糖液缓慢滴注,宜保持24小时连续滴注。待体温恢复正常,皮疹大部分消退及血象正常时,可逐渐递减激素用量,直至改用相当量的强的松或地塞米松口服。如皮疹消退,全身情况进一步好转,再逐步减少激素口服量,原则是每次减量为当日用量的1/6~1/10,每减一次,需观察3~5日,随时注意减量中的反跳现象。在处理重症药疹中存在的问题往往是出在激素的用量或用法不当方面,如开始剂量太小或以后减量太快。
2)抗组胺药物:选用二种同时口服。
3)输新鲜血液和血浆。
4)抗生素:选用适当抗生素以预防感染,但必须慎重,因严重药疹患者,常处于高度过敏状态,不但容易发生药物的交叉过敏,而且可能出现多原性敏感,即对与原来致敏药物在结构上完全无关的药物产生过敏,引起新的药疹。
5)局部治疗:重症药疹患者对皮肤及黏膜损害的局部治疗和护理非常重要,往往成为治疗成败的关键。早期急性阶段,皮损可用大量扑粉或炉甘石洗剂,以保护皮肤和消炎、消肿。如有渗液,可用生理盐水或3%硼酸溶液湿敷,每日更换4~6次,待干燥后改用0.5%新霉素和3%糖馏油糊剂,每日1~2次。
眼结膜及角膜常受累,必须及时处理。可用生理盐水或3%硼酸水冲洗,清除分泌物,滴醋酸去炎松或氢化可的松眼液,每3~4小时一次。每晚擦硼酸或氢化可的松眼膏,以防角膜剥脱导致失明及结膜粘连。口腔及唇部黏膜损害常妨碍进食,可用复方硼砂液含漱,外搽黏膜溃疡膏或珠黄散、锡类散等。对无法进食者可用鼻饲。
6)如伴发心、肺、肝、肾及脑等脏器损害,以及造血机能障碍等需及时作相应处理。
7)密切注意水与电解质的平衡,并酌情给予三磷酸腺苷、辅酶A、肌苷及维生素B6等药物。
三、药物过敏的分类都有哪些啊
药物过敏也称药物变态反应,是由药物引起的过敏反应,是药物不良反应中的一种特殊类型,与人的特异性过敏体质相关,仅见于少数人。随着医药卫生事业的发展,本病有增多的趋势,其预防要引起医生和患者本人的高度重视。药物过敏一般发生于多次接触同一种药物后,首次发病具有潜伏期,再次发病则可即刻发生。它的发生由于异常的免疫反应所致。这种反应总得来说都是对人体不利的。药物过敏一般应具有较典型的过敏性症状或体征。属于Ⅰ型过敏者往往有皮疹、皮痒、喷嚏、流涕、哮喘发作,甚至全身水肿,血压下降、休克等。属于Ⅱ型者常有贫血、出血、紫癜等。属于Ⅲ型者有发热、淋巴结肿大、关节肿痛、肾脏损害等。属于Ⅳ者常有湿疹、固定的疱疹,周界清楚的皮肤色素沉着等。目前药物过敏的评估和确药物过敏的治疗原则是,首先停用致敏药物或强烈怀疑的致敏药物,其次是对症治疗。
(1)可引起荨麻疹等皮疹的药物有:青霉素、链霉素、磺胺药、阿司匹林、痢特灵、保泰松、*类药普鲁卡因。疫苗接种、白喉及破伤风抗毒素等。
(2)可引起血管神经性水肿的药物有:青霉素、磺胺药、阿司匹林、保泰松、土霉素、氯霉素、已烯雌酚、疫苗接种、白喉及破伤风抗毒素等。
(3)可引起剥脱性皮炎的药物有:青霉素、链霉素、磺胺药、保泰松、*类药、已烯雌酚等。
(4)可引起过敏性休克的药物有:表霉素类药、促肾上腺皮质激素、土霉素、氯霉素、链霉素等。
四、药物过敏要如何进行预防呢
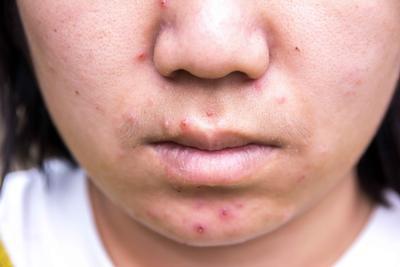
药物过敏一般应具有较典型的过敏性症状或体征。属于Ⅰ型过敏者往往有皮疹、皮痒、喷嚏、流涕、哮喘发作,甚至全身水肿,血压下降、休克等。属于Ⅱ型者常有贫血、出血、紫癜等。属于Ⅲ型者有发热、淋巴结肿大、关节肿痛、肾脏损害等。属于Ⅳ者常有湿疹、固定的疱疹,周界清楚的皮肤色素沉着等。目前药物过敏的评估和确药物过敏的治疗原则是,首先停用致敏药物或强烈怀疑的致敏药物,其次是对症治疗。
药物既有治疗作用,又有毒副作用,最常见的是过敏反应。可采取以下办法防止药物过敏。
(1)严格控制使用易过敏药。临床上易过敏的药物较多,如青霉素钠、链霉素、林可霉素(输液)、庆大霉素(输液)、维丁胶性钙、柴胡针、红花针、穿琥宁针、维生素K等,应严格控制使用。
(2)用药前准备好抢救药品。即使是从未发生过过敏反应的药物,并不等于不发生过敏反应。有过敏体质的人,对任何药物都有过敏的可能。在用药前一定要准备好抢救药,如肾上腺素、尼可刹米、地塞米松、*、氧气等,待发生过敏反应后再准备抢救药品就来不及了。
(3)严格按要求用药。详细阅读说明书,对药物的毒副作用、注意事项、禁忌症要有充分的认识,严格按药物的用药途径和剂量用药。如维生素B1只能肌注,静注会发生过敏性休克;士的宁过量会引起痉挛。